"No tengo hueso para implantes." Es una de las frases que más escuchamos en consulta, y casi siempre la trae un paciente que ha visitado otras clínicas antes. Llegan resignados. Vienen con el diagnóstico de otro profesional y, en muchos casos, ya han asumido que la única opción que les queda es una dentadura postiza de las de toda la vida.
Y casi siempre estamos en condiciones de darles una noticia distinta. No es una cuestión de optimismo comercial. Es que la implantología ha avanzado tanto en los últimos 15 años que lo que era "imposible" en 2010 hoy es tratamiento de rutina. El problema no suele ser el hueso del paciente — es la actualización técnica de cada clínica.
En la Clínica Dental De Vega Marín, en Argüelles (Madrid), hemos desarrollado a lo largo de cuatro generaciones una especialización concreta en estos casos. Este artículo recoge las 5 técnicas reales que permiten rehabilitar con implantes lo que otros consideran inoperable.
Primero: ¿por qué te han dicho que no?
Cuando un implante se coloca en el maxilar superior o inferior, necesita una cantidad mínima de hueso tanto en altura como en anchura para integrarse correctamente. Cuando pierdes un diente y no se sustituye, el hueso de esa zona se reabsorbe — literalmente desaparece. Cuanto más tiempo pase sin el diente, más hueso perderás. Factores como la periodontitis, el tabaquismo o infecciones antiguas aceleran ese proceso.
Así que, al hacer una radiografía convencional (panorámica), el dentista ve que no hay altura suficiente para un implante estándar de, por ejemplo, 10 milímetros. La conclusión de muchos profesionales es: "no se puede". Pero esa conclusión se basa en una foto plana y en un abordaje convencional. Y hoy ninguna de las dos cosas son suficientes para descartar un tratamiento.
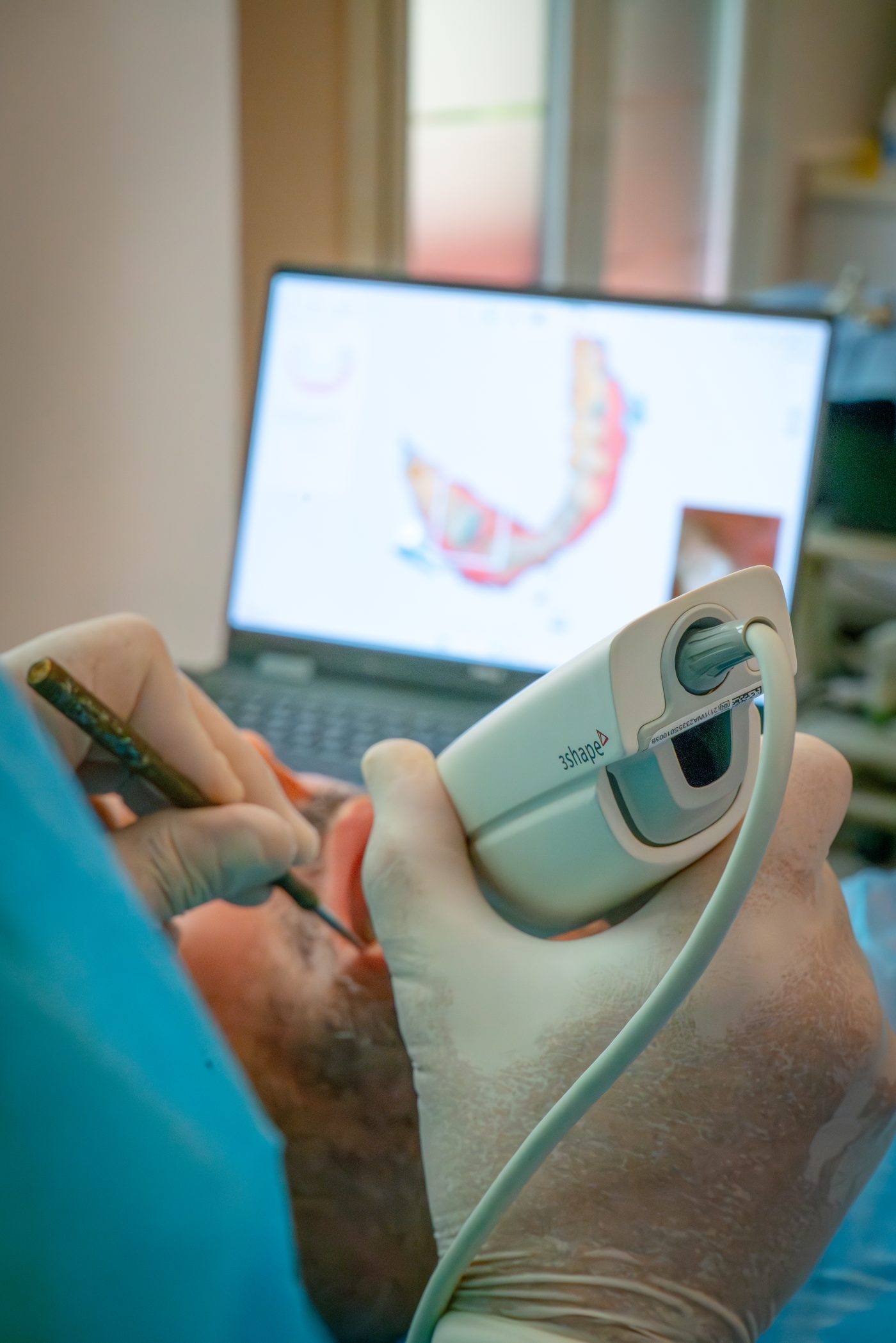
Una panorámica muestra el hueso en dos dimensiones. Pero el hueso es un volumen tridimensional. A menudo, lo que parece "sin hueso" en una panorámica resulta ser un hueso de altura comprometida pero con anchura razonable, o con zonas vecinas utilizables. Eso solo se ve con un escáner CBCT (TAC dental 3D). Si te han diagnosticado sin un CBCT, el diagnóstico está incompleto por definición.
Las 5 técnicas que cambian la respuesta
Ordenadas de menos a más invasivas. La elección depende del caso concreto — de la cantidad de hueso remanente, de la zona y de tus circunstancias médicas. En una primera consulta con un CBCT el plan se define con precisión.
TÉCNICA 1Regeneración ósea guiada (ROG)
Es la técnica más usada cuando falta hueso localizado. Consiste en rellenar el defecto con biomateriales de regeneración (hueso sintético, hueso de banco o propio del paciente) cubiertos por una membrana que guía el crecimiento del nuevo hueso. En 4-6 meses, el biomaterial se ha integrado y ya hay soporte suficiente para un implante.
En muchos casos la regeneración puede hacerse en la misma cirugía de colocación del implante, ahorrando tiempo. Es un tratamiento predecible, con tasas de éxito superiores al 90% en manos experimentadas.
Elevación de seno maxilar
En el maxilar superior, justo encima de las muelas, está el seno maxilar — una cavidad hueca natural. Cuando pierdes molares superiores, el hueso suele reabsorberse hacia arriba y apenas queda altura entre la encía y el seno. Parece que no hay hueso, pero lo que ocurre es que el seno está ocupando ese espacio.
La elevación de seno consiste en levantar suavemente la membrana del seno y rellenar el espacio con biomaterial. Existen dos técnicas: la atraumática (por el mismo hueco del implante, para defectos leves) y la abierta (ventana lateral, para defectos severos). Ambas son cirugías ambulatorias que se realizan con anestesia local.
Implantes cortos o estrechos
A veces la mejor solución es adaptar el implante al hueso que hay, no al revés. Existen implantes de 5-7 mm de longitud (frente a los 10-13 convencionales) y de diámetro reducido (2,5-3 mm). En situaciones de atrofia leve-moderada, permiten evitar la regeneración ósea y colocar el implante directamente.
Tienen tasas de éxito ligeramente inferiores a los implantes convencionales pero siguen siendo muy altas (85-92% a 10 años). Son especialmente útiles cuando la elevación de seno no es deseable o en pacientes que buscan un tratamiento más sencillo y rápido.
Técnica All-on-4 / All-on-6
Cuando se necesita rehabilitar toda una arcada (o las dos) y el hueso disponible es escaso, la técnica All-on-4 (o All-on-6) permite colocar toda una dentadura fija sobre solo 4 o 6 implantes aprovechando las zonas de mejor calidad ósea del maxilar.
Los implantes posteriores se colocan inclinados estratégicamente, lo que permite aumentar su longitud efectiva sin invadir zonas anatómicamente comprometidas (senos, nervios). El mismo día de la cirugía se coloca una prótesis provisional fija — el paciente sale de la clínica con dientes fijos el mismo día.
Es la opción más agradecida cuando existe atrofia generalizada pero todavía queda hueso aprovechable. Evita meses de regeneración ósea y múltiples cirugías.
Implantes cigomáticos y pterigoideos
Cuando la atrofia es tan severa que ninguna de las técnicas anteriores es viable, existe una solución que muchos pacientes desconocen: anclar los implantes en huesos vecinos al maxilar. Los implantes cigomáticos se fijan en el hueso cigomático (el pómulo), y los pterigoideos en las apófisis pterigoideas (detrás del paladar).
Son implantes más largos (30-55 mm) y requieren cirugía experimentada, pero permiten rehabilitar bocas completas con carga inmediata en pacientes que habían sido rechazados en múltiples clínicas. Es la "última carta" y casi nunca es necesaria — pero cuando lo es, salva tratamientos imposibles.
Esta técnica en particular es la que más nos trae pacientes derivados de otras clínicas de Madrid. Son casos en los que años sin dientes, portar una dentadura postiza incómoda y haber recibido varios "no se puede" se convierten, en una sola cirugía, en dientes fijos funcionales.
En 15 años de práctica, puedo contar con los dedos de una mano los casos realmente imposibles. Casi siempre hay una técnica, aunque a veces el paciente tenga que viajar un rato para encontrar a alguien que la domine.
¿Cuándo sí es verdad que no se puede?
Para ser honestos, hay casos donde los implantes no están indicados. Son minoría, pero merece la pena conocerlos:
- Tabaquismo intenso no controlado. Más de 10 cigarrillos al día, mantenidos durante el tratamiento. El riesgo de fracaso se multiplica por 3-4. La exigencia mínima antes de cirugía avanzada es reducir a menos de 5/día o dejar de fumar.
- Diabetes no controlada. Con hemoglobina glicosilada (HbA1c) por encima de 8%, el proceso de cicatrización está comprometido. Una vez controlada la diabetes, los implantes suelen ser viables.
- Radioterapia reciente en cabeza o cuello. Tras un cáncer oral tratado con radioterapia, el hueso irradiado tiene menor capacidad de integración. Hay protocolos específicos pero el riesgo es mayor.
- Bisfosfonatos intravenosos por vía oral prolongada. Para tratamientos de osteoporosis severa u oncológicos. El riesgo de osteonecrosis mandibular obliga a valorar con mucho cuidado.
- Ciertos tratamientos oncológicos activos. Quimioterapia en curso o terapias antiangiogénicas. Se espera a terminar el tratamiento y se valora pasados unos meses.
Si tu caso no está en esta lista y te han dicho que "no se puede", casi seguro es un problema de técnica o equipamiento disponibles en esa clínica — no una imposibilidad absoluta.
Qué pedir en una segunda opinión
Si vas a buscar una segunda opinión, estos son los puntos clave para que sea útil:
- Que hagan un escáner 3D (CBCT) propio. Si se basan solo en la radiografía que traes de otra clínica, el diagnóstico sigue siendo incompleto.
- Que te expliquen cuánto hueso te falta exactamente — en milímetros de altura y anchura, en las zonas donde quieres los implantes.
- Que te den al menos 2 opciones terapéuticas. Si la única propuesta es una dentadura postiza, busca otra opinión más. Si las alternativas son "implantes convencionales" vs "cigomáticos", el profesional ha valorado las opciones realistas.
- Que sean claros sobre los riesgos y tasas de éxito específicas para tu caso, no generales.
- Que te den un presupuesto detallado con cada fase: diagnóstico, regeneración si la hay, implantes, prótesis provisional y definitiva. La transparencia es un proxy fiable de la seriedad del equipo.
Esta técnica concretamente no la ofrecen todas las clínicas dentales. Requiere formación quirúrgica específica y experiencia acumulada. Si tu caso puede ser candidato a cigomáticos, pregunta directamente al profesional cuántos ha colocado y qué resultados ha tenido. Un número bajo de cirugías propias (menos de 20-30) en esta técnica es una señal de alerta. En DVM esta es una de nuestras áreas de especialización.
Casos reales: qué ocurre cuando cambias de opinión
Sin nombres por respeto a la intimidad de los pacientes, dos situaciones que vemos todas las semanas:
Paciente A. Mujer de 58 años. Tres clínicas le habían dicho que no tenía hueso en el maxilar superior — llevaba dentadura postiza desde hacía 6 años. El CBCT reveló que la anchura del reborde era insuficiente para implantes convencionales, pero el hueso cigomático estaba en perfecto estado. Cirugía de 4 implantes (2 convencionales y 2 cigomáticos) con carga inmediata el mismo día. Tiene dientes fijos desde hace 2 años.
Paciente B. Hombre de 64 años. "No se puede, se le caería" — había recibido esa respuesta en dos cadenas de clínicas dentales. La realidad tras el CBCT: hueso con altura reducida en sectores posteriores pero anchura razonable. Solución: All-on-6 con dos implantes ligeramente inclinados. Prótesis fija el mismo día, sin regeneración ni esperas.
La diferencia entre un "no" y un "sí" muchas veces es un escáner 3D y un profesional actualizado. Nada más.
Nuestro enfoque en casos complejos
Cuando un paciente llega a DVM con un diagnóstico previo de "sin hueso", el protocolo es siempre el mismo:
- Primera visita gratuita y sin compromiso — diagnóstico honesto, no venta.
- Escáner CBCT en la propia clínica si no lo tienes reciente.
- Plan de tratamiento con todas las opciones — ordenadas de menos a más invasivas, con tiempos y presupuestos transparentes.
- Segunda opinión formalizada — te llevas el plan contigo, con o sin tratamiento.
- Si el caso es realmente inoperable, te lo diremos claramente y te explicaremos por qué.
Queremos que tomes la mejor decisión, no que tomes la nuestra. Muchos pacientes llegan con años de frustración y, al oír un "sí" después de tantos "no", se emocionan. Nuestra obligación no es seducirte con un sí prematuro — es darte información clara para que decidas con conocimiento completo.
FIRMA AUTOR